Иногда рак может вызывать неконтролируемую иммунную реакцию, которая повреждает нервные клетки, быстро приводя к проблемам с мышлением и потере памяти, но до сих пор ученые не знали, чем вызвано это редкое осложнение.
Это расстройство — разновидность паранеопластического неврологического синдрома (ПНС), и исследователи уже знали, что оно возникает из-за реакции иммунной системы на опухоль, а не из-за самой опухоли. Он возникает, когда опухоль вызывает аутоиммунную реакцию, направленную на головной и спинной мозг.
У пациентов с этим осложнением иногда наблюдается потеря памяти еще до обнаружения опухоли, а клеточные повреждения, вызванные этой аутоиммунной реакцией, в некоторых случаях могут быть хуже, чем сам рак.
Однако ученые не знали, что изначально вызывает ПНС. Теперь исследователи выяснили, что аутоиммунная реакция вызывается опухолью, выделяющей белок, похожий на вирус. Свои выводы команда опубликовала в среду (31 января) в журнале Cell.
Вирусоподобные белки и неврологические повреждения
У пациентов с ПНС собственные иммунные клетки организма наносят сопутствующий ущерб нервной системе, поэтому такие синдромы могут возникать даже при отсутствии опухоли в нервной ткани.
ПНС часто возникает еще до того, как становится известно о наличии рака, и может быть диагностирована с помощью тестов, которые выявляют у пациента «онконейрональные антитела». Эти антитела связаны как с неврологическими симптомами, так и с раком, поэтому их можно использовать для диагностики самого рака. Но ученые не знали, почему организм вырабатывает эти антитела в первую очередь.
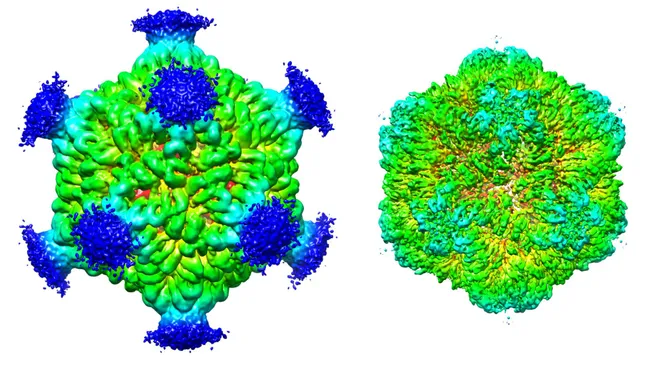
Эта загадка побудила Джейсона Шепарда, доцента кафедры нейробиологии Университета Юты, и его команду обратить внимание на PNMA2 — ген, который кодирует белок, вырабатываемый почти исключительно в мозге. Антитела нацелены на PNMA2 у пациентов с ПНС, у которых наблюдаются признаки дегенерации нервной системы.

Наблюдая за белком PNMA2 с помощью электронного микроскопа, исследователи обнаружили, что структурно он очень похож на вирус. Команда предположила, что из-за его внешнего вида иммунная система организма может принять его за захватчика и выработать против него антитела.
Но PNMA2 также обнаруживается в мозге людей, не страдающих раком, так что же заставляет иммунную систему атаковать его?
Исследователи предположили, что если белок производится опухолью за пределами нервной системы, организм может воспринять его как находящийся в неправильном месте, что вызовет иммунный ответ. Они проверили эту идею, введя мышам в брюшную полость белок PNMA2. Грызуны не только вызвали иммунный ответ и выработали антитела, но и продемонстрировали когнитивные проблемы, схожие с когнитивными проблемами больных раком, у которых были обнаружены те же антитела.
Другие белки образуют вирусоподобные белковые структуры, так почему же PNMA2 вызывает такую острую реакцию? Другие вирусоподобные белки в организме часто выводятся из клеток в закрытых мембранах, что позволяет им ускользать от иммунной системы, рассказал Шепард.
Но в случае с PNMA2 «мы обнаружили, что эти [белки] каким-то образом выходят из клетки без мембраны, что довольно странно», — сказал он. «Я думаю, это делает этот вирусоподобный белок еще более иммуногенным».
Когда PNMA2 производится в мозге, он может не вызывать иммунную реакцию, но если он производится в другом месте, иммунная система не сможет остановить попытку атаки.
«В этой работе выдвигается интересная предпосылка, что иммунный ответ, вызванный раком, может быть вызван экспрессией вирусоподобных частиц, кодируемых PNMA2, которые запускают вирусную реакцию хозяина, в частности в нейронной ткани», — говорит Трэвис Томсон, доцент кафедры нейробиологии Медицинской школы Массачусетского университета.
Исследование также ставит интересные вопросы, например, вызывают ли какие-либо вирусоподобные белки, созданные в мозге, иммунный ответ, сообщил Томсон в электронном письме Live Science.
«Что держит эти вирусоподобные частицы под контролем в здоровых тканях?» сказал Томсон. «Несомненно, эти и многие другие вопросы будут представлены в этом и других дополнительных исследованиях».
В будущем Шепард и его команда планируют ответить на некоторые из этих вопросов, а также изучить, какой аспект аутоиммунного ответа в наибольшей степени отвечает за повреждение нейронов, наблюдаемое у пациентов. Выяснение этого факта может указать на будущие методы лечения.




Нет комментариев