31.10.2022
Новые диеты появляются примерно так же часто, как и тренды в моде: если не раз в сезон, то раз в году уж точно. Одни направлены на снижение веса, другие — на избавление от болезней, третьи — часть системы здорового образа жизни. Диета, о которой мы расскажем, называется FODMAP. Она существует уже более 10 лет, но подойдет не всем.
Система питания FODMAP разработана для людей с проблемами ЖКТ, в частности, имеющих синдромы раздраженного кишечника (СРК) и избыточного бактериального роста (СИБР). Таких немало — по некоторым данным, около 15 — 20% населения нашей планеты страдают СРК, сопровождающимся вздутием, болями, нарушениями стула. У 38% из них наблюдается синдром избыточного бактериального роста, когда количество микробной флоры в тонком кишечнике увеличивается, вызывая боли в животе, спазмы и другие неприятные симптомы.
Причины этих явлений — неспособность организма усваивать некоторые ферментированные углеводы. В английском языке они называются FODMAP. Это аббревиатура от словосочетания «Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols» — «ферментируемые олигосахариды, дисахариды, моносахариды и полиолы». Они состоят из коротких цепочек сахаров, которые связаны между собой и практически не всасываются в кишечнике.
В каких-то продуктах этих углеводов больше, в других — меньше. На этих знаниях и основан разработанный австралийскими учеными новый принцип питания. Его задача — минимизировать в рационе количество продуктов с плохо усваивающимися углеводами. Среди них — некоторые виды круп, бобовые, отдельные виды фруктов, орехов. Метаанализ данных нескольких исследований показал: FODMAP-диета снижает симптоматику заболеваний кишечника и улучшает качество жизни пациентов.
Но не все так просто. Разом отказаться от употребления продуктов с высоким содержанием короткоцепочечных углеводов нельзя, пояснила «Поиску» Наталья Владимировна Пугачева, врач-диетолог Клиники Управления здоровьем Института персонализированной медицины Сеченовского Университета.
«В этом случае мы исключим большое количество пробиотиков, которые формируют здоровую микрофлору. Надолго такой строгий подход не оправдан и небезопасен», — предостерегает диетолог.
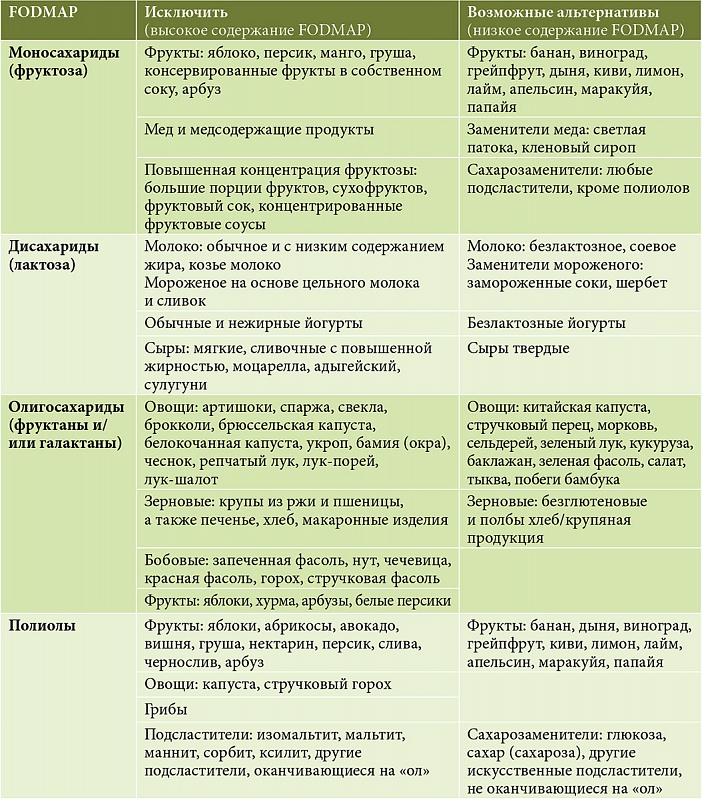
Поэтому был разработан lowFOAP рацион с использованием продуктов, содержащих малые количества ферментированных углеводов. Подход предполагает в итоге создание «личной» диеты путем элиминации, то есть исключения компонентов с последующим их возвращением в рацион. Система состоит из трех этапов.
- На 2-6 недель пациент отменяет все продукты с высоким содержанием ферментируемых углеводов (см. таблицу), заменяя их адекватными альтернативами — продуктами с низким их содержанием.
- На этом этапе определяется индивидуальная чувствительность к продуктам с высоким содержанием FODMAP: каждые 3-4 дня тестируется новый компонент. Даже если негативной реакции нет — после теста на время убираем его, чтобы перейти к следующему.
- Создается индивидуальная диета, основанная на выявленной переносимости продуктов.
«Так сформируется диета с персонализированными продуктами. Это основная суть подхода с точки зрения короткоцепочечных углеводов, на которые реагирует человек», — отмечает Наталья Владимировна.
Процесс разработки такой модифицированной диеты и, соответственно, исключение многих продуктов займет три месяца или чуть больше.
«Не стоит думать, что на всю оставшуюся жизнь мы от них отказываемся. В число «запрещенных» попадут только те продукты, на которые негативно реагирует организм. Допустим, пробуем орехи кешью — нет реакции. Добавляем их в меню. Вводим в рацион бобовые — есть реакция. Значит, исключаем», — говорит специалист.
Но исключать плохо переносимые продукты безвозвратно не стоит. Иногда, вне обострений, их можно употреблять в малых количествах. Это разнообразит рацион и простимулирует работу кишечника.
Елена Краснова
Фото: prohz.ru





Нет комментариев