У большинства обывателей словосочетание «онкологические заболевания» вызывает суеверный ужас. Болезни эти овеяны множеством мифов. Однако, если начать разбираться в этой мифологии со специалистом, все выглядит несколько иначе…
«Мифы и заблуждения об онкологии». Именно так называлась лекция, прочитанная в Библиотеке по естественным наукам Российской академии наук. Лектор – молодой, но уже подтвердивший свою компетентность специалист, Ольга Гордеева: врач-онколог, кандидат медицинских наук, заведующая дневным стационаром ФГБУ ФНКЦ ФХМ им. Ю.М. Лопухина, автор просветительского проекта «Онкология простыми словами». Сегодня вместе с ней мы разберем девять наиболее распространенных заблуждений, пребывание в плену которых чревато негативными, а порой и вовсе губительными последствиями.
Миф первый. Онкологические заболевания – главные убийцы человечества
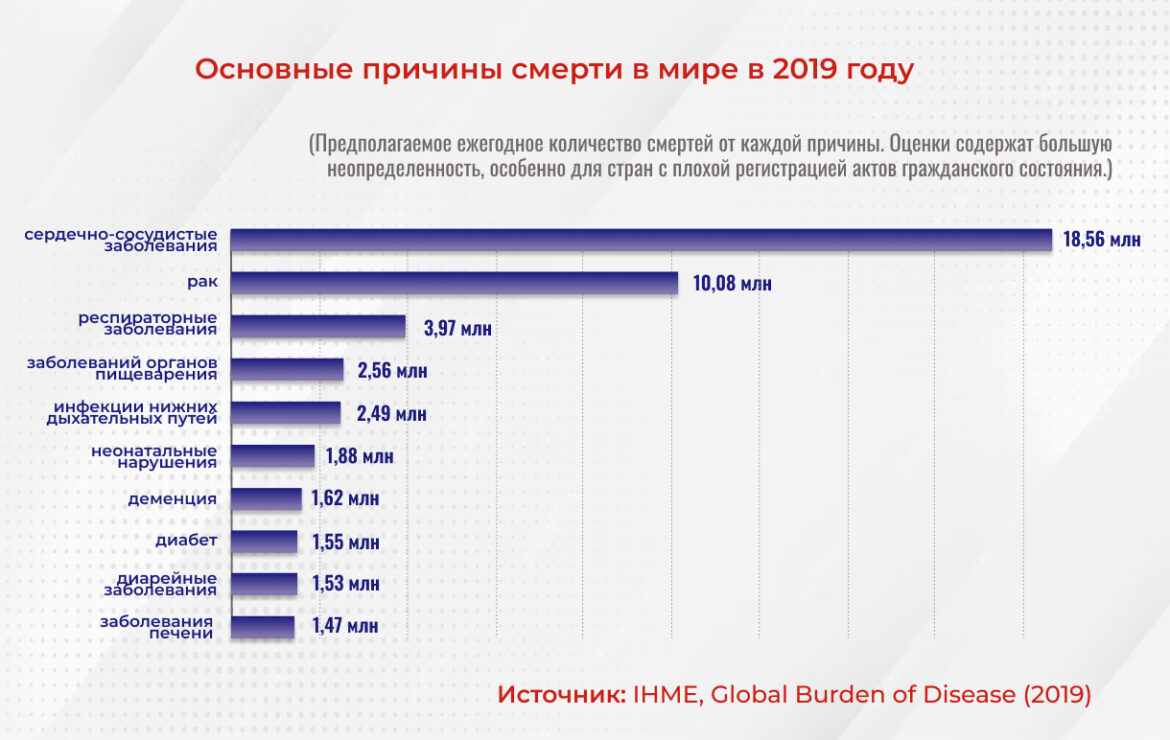
При упоминании об онкологических заболеваниях у нас тут же возникают мысли о трагическом финале. Многим из нас кажется, что смерть от онкологии – это первое, чего следует бояться, когда речь идет о нашем здоровье. Однако данные статистики вас удивят. Мировые показатели последних лет неопровержимо свидетельствует: наиболее частой причиной смерти являются сердечно-сосудистые заболевания (ССЗ). В 2019 году, например, они унесли жизни 18,5 млн человек по всему миру.
Тем не менее инфаркт и инсульт в массовом сознании не вызывают того страха и трепета у населения, хотя и заслуживают не меньшего внимания. Для здоровья следить за артериальным давлением значительно важнее, чем сдавать анализы на всевозможные маркеры и делать компьютерную томографию всего организма. Да, в «рейтинге» онкология идет сразу вслед за ССЗ. Но разрыв между показателями довольно значительный: в 2019 г. от онкологических заболеваний погибло почти вдвое меньше людей, чем от сердечно-сосудистых.
Миф второй. «Кому суждено быть повешенным, тот не утонет»
Каждый раз, когда врач-онколог рассказывает о вреде курения, непременно найдется тот, кто скажет, мол, мой дед сорок лет курил, ничего с ним не случилось и умер он своей смертью. А кто-то другой ответит, что за свои 30 лет не курил ни разу, но ему поставили диагноз метастатический раз легкого. Значит ли это, что так называемые «факторы риска» – полная ерунда?
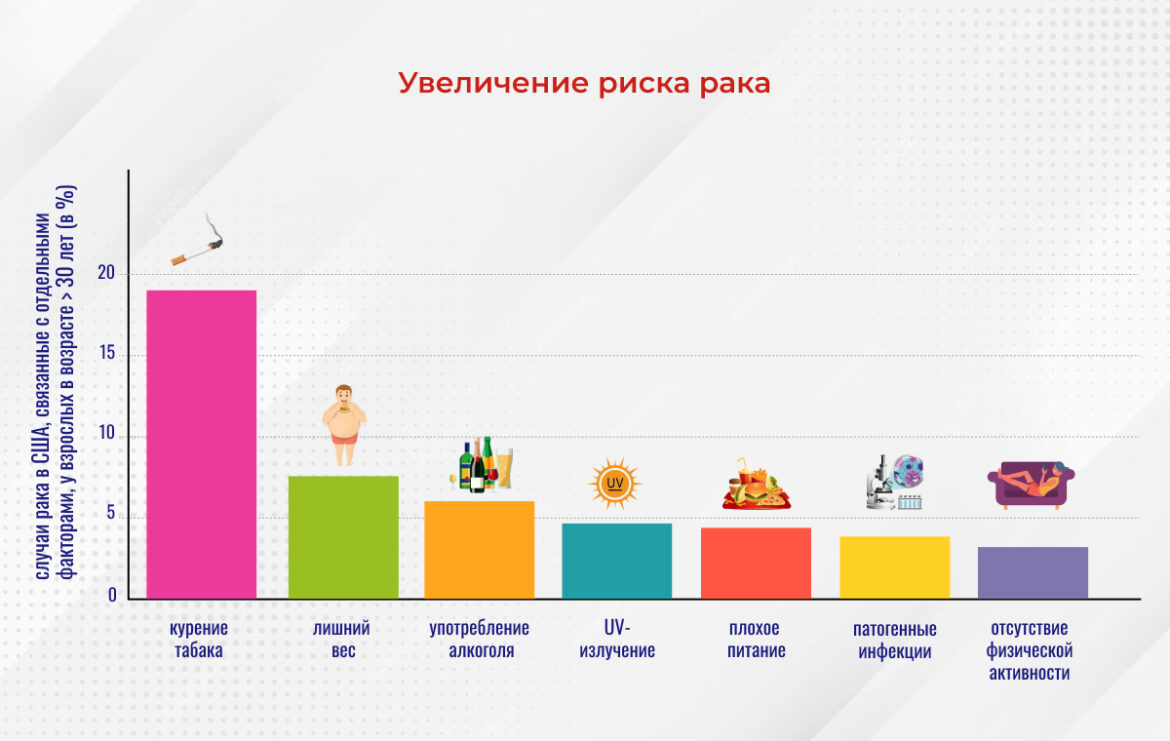
На самом деле, фактор риска – это довольно сложный статистический параметр. Специалисты оперируют понятием «базового риска», рассчитывающего вероятность заболевания для определенной возрастной группы. Вероятность развития рака легкого у молодого человека – меньше 1%. Но если он начинает курить, то эта вероятность возрастает приблизительно до 30-40%. Конечно, курение не обязательно приводит к развитию злокачественных образований, однако у курильщиков этот риск многократно повышается. .
К значимым факторам риска относятся также повышенная масса тела, употребление алкоголя, некоторые инфекции. Важное место в этом списке занимает питание, а именно употребление таких продуктов как сосиски, обработанное мясо и сладкие газировки. Хотя риск, связанный с этим фактором, относительно небольшой, он тоже вносит свой вклад в общее состояние дел. И даже если мы не можем свести все риски к нулю, это не значит, что в исключении или минимизировании вышеперечисленных факторов нет никакого смысла, ведь тем самым мы значительно уменьшаем вероятность заболевания.
Результаты клинического исследования, в ходе которого были проанализировали 4,5 млн. смертей от онкологических заболеваний подтвердили, что смертность от рака при устранении определенных факторов риска значительно снижается, а сознательность в отношении факторов, увеличивающих вероятность заболевания, способна предотвратить половину мужских смертей и треть женских. Исследование также выявило, что табак является самым главным фактором риска для значительного числа злокачественных образований, а не только для рака легких. В зоне его поражения – и верхние дыхательные пути, и желудочно-кишечный тракт, и другие органы.
Слова о том, что пить и курить не следует, а девочек-подростков следует прививать от вируса папилломы человека, не выдумка медиков. Следование этим советам в самом деле помогает избежать смертельной угрозы или, по крайней мере, уменьшить риск.
Миф третий. Онкологические заболевания заразны
Многие наверняка слышали про тасманского дьявола – маленького хищного зверька, обитающего в Австралии. Замечено, что у некоторых особей этих сумчатых возникает лицевая опухоль, которая передается от одного зверька другому.

Однако не стоит отождествлять с этим животным себя. Ответ ученых и медиков совершенно однозначен: рак у людей не заразен.
Увы, печальные примеры заблуждения о заразности рака по-прежнему множатся. Так, несколько лет назад у всех на слуху оказалась скандальная история вокруг жилого дома рядом с Центром детской гематологии, онкологии и иммунологии имени Дмитрия Рогачёва. Родители малышей и подростков, страдающих онкологическими заболеваниями, целенаправленно арендовали квартиры именно в этом доме, чтобы водить детей в медицинский центр. Соседи же, наблюдавшие в своих подъездах маленьких пациентов в медицинских масках, в это время собирали подписи под петицией с требованием выселить этих жильцов вместе с их «заразными» детьми. И это не единичный эпизод. Нередко онкологический больной становится парией даже в собственной семье.
Помня об этом, врачи не устают повторять: онкологические пациенты никак не могут навредить здоровым людям. Напротив, поскольку при прохождении химиотерапии у больного, как правило, снижается иммунитет, именно сам онкопациент может подхватить инфекцию от окружающих.
Однако все это не значит, что нельзя заразиться инфекцией, провоцирующей рак. К таким инфекциям относится, например, вирус папилломы человека. Существуют вирусы и бактерии, ассоциированные с онкозаболеваниями. Прежде всего стоит упомянуть вирус иммунодефицита человека (ВИЧ). Возможно, некоторые удивятся, узнав, что в здоровом организме каждый день образуются злокачественные раковые клетки, и наш иммунитет, помимо прочего, отслеживает эти клетки и уничтожает. На поздних стадиях СПИД, вызванный ВИЧ, достигает столь тяжелой формы, что иммунитет человека не справляется не только с какими-то инфекционными проблемами, но и с базовой задачей элиминировать, то есть удалять, злокачественные клетки, которые регулярно у нас образуются. И когда этот естественный механизм работы иммунной системы нарушен, у человека развиваются онкологические заболевания (наиболее частое из них – саркома Капоши).
Еще один пример опасной заразы – бактерия helicobacter pylori. Она передается со слюной и может сыграть свою роль в развитии рака желудка. Способ профилактики очень прост: не делить приборы и посуду с посторонними людьми, не пить из одной бутылки – в общем, соблюдать базовую гигиену.
Миф четвертый. «Это все из-за стресса»

Причина возникновения этого мифа отчасти состоит в некоторой бытовой размытости понятия «стресс». Даже если мы говорим об определении, которое дают неврологи или психологи, речь, как правило, идет о негативном опыте – от травматичного до просто неприятного. Если отталкиваться от такого широкого определения, едва ли найдется человек, не переживавший стрессовых ситуаций. Но у всех ли при этом развиваются онкологические заболевания?
Если задать вопрос онкологическому пациенту: «Переживали ли Вы ранее сильный стресс?» – мы, вероятнее всего, получим положительный ответ. С другой стороны, такой же ответ мы бы получили, спросив об этом любого прохожего
Связь стресса с онкологией, наверное, наиболее адекватным образом можно охарактеризовать через понятие конфаундинг («запутывание») – связывание фактора с результатом, тогда как в действительности он является только промежуточным звеном. Когда взрослый человек переживает стресс, он нередко обращается к тому, что относится к факторам риска: чаще употребляет алкоголь, больше курит. В таком случае человек повышает свои риски, однако неверно было бы утверждать, что их причиной является сам по себе стресс.
Нередко онкологическим больным и их родственникам требуется психологическая поддержка. И надо признать, что вокруг онкологии сегодня вращается немало псевдо-психологов, попросту паразитирующих на данной теме. Подобные «специалисты» начинают убеждать больного, что болезнь спровоцировал стресс, и как только проблема будет «проработана», а «травматический фактор» выявлен и преодолен, заболевание тут же исчезнет. Врачи-онкологи предостерегают от подобной «целительной психотерапии». Выявление психологических проблем пациента разумно, но только тогда, когда оно идет рука об руку с лечением, назначенным профессиональным онкологом.
Миф пятый. «Антираковая тарелка»
О питании как факторе риска мы поговорили. Но сегодня в сети можно отыскать и множество ресурсов, продвигающих «продукты-спасители». «Специалисты-нутрициологи» рассказывают о чудодейственных свойствах прополиса, красного винограда, куркумы и других исцеляющих продуктов.

В действительности сегодня исследователи не располагают данными, подтверждающими «противоонкологический» эффект каких-либо продуктов питания, ни в плане профилактики, ни уж тем более в плане лечения. Для того чтобы доказать, что некоторое вещество обладает провоспалительными, проканцерогенными или антиканцерогенными свойствами (т.е. способствующими или, наоборот, препятствующими возникновению злокачественных опухолей), необходимо провести клиническое исследование. В случае же так называемой «антираковой тарелки» речь, скорее, идет о народном опыте, который пока не находит строго научного подтверждения.
Миф шестой. Для выявления рака нужно регулярно делать анализ на онкомаркеры и КТ
Первая проблема связана с ложно-положительными результатами. Дело в том, что онкомаркеры не используются для скрининга – диагностических процедур, позволяющих обнаружить бессимптомно текущее заболевание (за исключением простато-специфического антигена, который используется для скрининга рака предстательной железы). Следовательно, аномальный показатель может иметь различные причины, не обязательно онкологические. Например, маркер СА-125 используют для определения рака яичников, шейки матки и других заболеваний женской репродуктивной системы. Однако у 25% пациенток, у которых есть эндометриоз (незлокачественное образование, не имеющее отношения к онкологии) он тоже будет повышен. «Вероятность что-то выявить по маркерам достаточно мала, а человек при этом подвергается сильным переживаниям», – говорит доктор Гордеева.
То же самое касается КТ и МРТ. Иногда случается так, что при МРТ обнаруживается какой-то узел, после чего пациент отправляется к хирургу, чтобы сделать биопсию, и узнает, что это всего лишь доброкачественное образование.
Вторая проблема – это ложно-отрицательные результаты. Огромное количество пациентов, которых онкологи наблюдают ежедневно, не имеют повышенных показателей онкомаркеров. Более того, существует целая группа заболеваний, при которых остаются нормальные показатели. Например, саркомы вовсе не сопровождаются повышенными маркерами. Поэтому полагаться на отрицательные результаты тоже не стоит.
Отрицательные результаты при КТ и МРТ порой также могут создавать ложную иллюзию безопасности. Так, у человека, прошедшего обследование, во время которого ничего не обнаружили, через некоторое время могут появиться симптомы, которые должны были бы вызывать тревогу – но человек не станет обращать на них внимание, потому что недавнее обследование дает ему ложную гарантию.
Врачи не призывают вовсе отказаться от обследований, однако проведение процедур «на всякий случай» может принести больше вреда, чем пользы. Людям после 40 лет, особенно при наличии жалоб, рекомендуется регулярно делать скрининги – специальные тесты на наличие злокачественных образований при отсутствии явных характерных симптомов опухоли.
Миф седьмой. «Таблетка от рака»
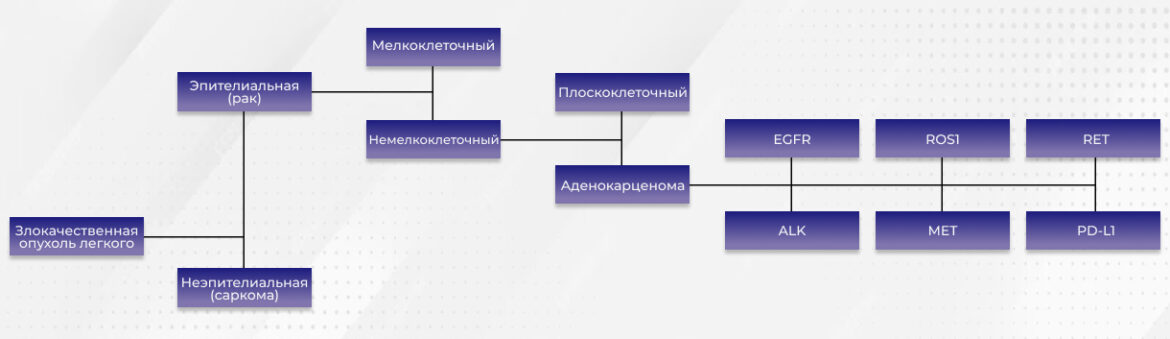
Развеять миф об универсальном препарате от рака довольно просто: достаточно разобраться в том, каким образом врач-онколог определяет лечение для отдельно взятого пациента. Например, приведенная ниже схема наглядно отображает пример работы практикующего онколога при назначении препарата для пациента со злокачественной опухолью легкого. Нужно отметить, что каждый тип клеток характеризуется своеобразными метаболическими путями и механизмами, и принцип лечения основан на урегулировании этих механизмов: один можно заблокировать, другой при этом включается. Таким образом, подбор терапии всегда оказывается достаточно сложной процедурой. Сначала нужно определить, имеем ли мы дело с раком или с саркомой, затем выяснить мелкоклеточное образование или немелкоклеточное. В конечном итоге необходимо выделить конкретный тип мутации из множества существующих, ведь для каждого предназначено соответствующее лечение. Таким образом, чтобы найти нужный препарат для данного конкретного случая, врачу приходится работать с разветвленной классификацией. Подчеркнем, что речь в данном случае идет о лечении одного пораженного органа, а именно легких. При этом опухоли разных локализаций отличаются своей спецификой, не говоря уже о том, что онкология охватывает целый спектр злокачественных образований: рак, саркомы, гематологические заболевания, опухоли головного мозга... Ясно, что одного лекарства, распространяющегося на все эти недуги, не может быть даже теоретически. Поэтому, увидев очередную новость об изобретении супер-лекарства, стоит обратить внимание на то, как его тестировали, и для какого конкретного случая разработали. Даже если эффективность препарата находит достаточное подтверждение, он предназначен только для определенной группы пациентов
Миф восьмой. Четвертая стадия – это приговор
Пожалуй, этот миф самый распространенный. Большинство людей убеждены, что на четвертой стадии болезнь неизлечима. Чтобы понять, действительно ли это так, стоит разобраться в том, как врачи описывают опухоль при работе с онкологическими пациентами.
Перед тем как определить тип новообразования и назначить лечение, необходимо выявить некоторый набор характеристик: размер, распространение в лимфоузлы, наличие отдаленных метастазов. В соответствии с этими данными диагноз формулируется в виде набора букв. Например, T1aN0M0 или Т4bN3M0: эти комбинации букв и индексов соответственно указывают на первую и четвертую стадии. Четвертой стадии действительно соответствует наименее благоприятный прогноз. Но это вовсе не значит, что на пациентах с четвертой стадией можно поставить крест или, напротив, что на первой стадии всегда бывает положительный исход.
Профессиональные онкологи оперируют понятием «пятилетней выживаемости», имея в виду процент онкологических пациентов, которые живут пять лет с момента установления диагноза. Если пациент проживает этот срок, лечение считается успешным. И хотя в отношении больных с четвертой стадией часто предполагают минимальные сроки жизни (до нескольких месяцев), на практике нередко встречаются другие примеры. При некоторых более благоприятных видах опухоли пятилетняя выживаемость достижима и на четвертой стадии. Например, при герминогенных опухолях 80% пациентов с четвертой стадией живут пять лет, более того, у них есть шанс вылечиться. При IV стадии рака молочной железы пятилетняя выживаемость составляет 20%; при меланоме – 20%, при раке почки – 14%. Стоит отметить, что остальные проценты в этой статистике, хотя не достигают пятилетнего рубежа, вполне могут прожить еще 3-4 года, и задача химиотерапевта заключается в том, чтобы это время прошло без понижения качества жизни.
Миф девятый. «От лечения будет только хуже»
Бытует представление о том, что существующее лечение онкологических заболеваний настолько токсично и тяжело переносится, что уж лучше умереть от опухоли. И этот миф, наверное, самый токсичный. Да, онкологическое лечение - сложный процесс. Однако методы и практики лечения постоянно развиваются, и за последние десятилетия наблюдается значительный прогресс.
Достижения есть на всех этапах и во всех формах лечения. Прежде всего, в хирургии. Продемонстрировать их можно на примере мастэктомии – хирургического удаления молочной железы. Первые операции такого рода, так называемые «мастэктомии по Холстеду», представляли собой процедуру, при которой удалялась не только молочная железа, но и мышцы передней грудной стенки. Это наносило женщине огромный эстетический, а вместе с ним и моральный урон. В настоящее время хирурги научились делать мастэктомию, сохраняя сосково-ареолярный комплекс. Внешние последствия такой операции остаются практически незаметными.
Другой позитивный пример: для злокачественных опухолей, локализованных в малом тазу, сейчас возможно лапароскопическое выполнение операции. Вместо большой полостной операции, как это было раньше, хирург делает три прокола, через которые удаляет опухоль. Помимо того, что лапароскопия более безопасна, она также дает хороший косметический результат.
Теперь о химиотерапии. Вопреки распространенному пессимизму, со времен изобретения этого метода лечения (а прошло уже 80 лет) ученые и врачи значительно расширили свои знания и умения. Химиотерапия позволяет быстро воздействовать на бесконтрольно размножающиеся опухолевые клетки. Однако этот важный результат сопровождается тяжелыми побочными эффектами. И не удивительно, ведь в сущности, при химиотерапии применяется яд. И запрос о «натуральных средствах» лечения в противовес «химическим» актуален. Медики и фармацевты предложили ответ, обнаружив и подтвердив наличие веществ, оказывающих соответствующее воздействие на опухоль, у таких растений, как тис коротколистный и барвинок розовый. Сейчас такие препараты весьма распространены, доступны в клинической практике и имеют достаточно широкий спектр применения.
Помимо хирургического удаления опухолей и химиотерапии, развиваются и другие методы лечения. Например, направление таргетной терапии, в основе которой лежат препараты, воздействующие на конкретные клеточные механизмы. Если химиотерапия действует на быстроделящиеся клетки, то таргетная терапия находит клетки с определенными механизмами и выключает их – это менее токсичное и более прицельное лечение. Во-вторых, целый спектр опухолей возникает под воздействием гормонов (рак молочной железы, рак предстательной железы), и для лечения таких злокачественных образований применяется нетоксичная гормональная терапия.
Наконец, последнее десятилетие активно развивается метод иммунотерапии, который сегодня считается наиболее перспективным направлением в онкологии. Именно в рамках направления иммунотерапии проходят разработки вакцин от рака. Вакцинотерапия – один из методов иммунотерапии злокачественных опухолей. Метод направлен не столько на саму опухоль, сколько на иммунную систему, на то, чтобы научить ее распознавать опухолевые клетки и уничтожать их. Иммунная система здорового человека сама справляется с этой задачей, тогда как у пациентов со злокачественными опухолями этот баланс нарушен и, чтобы его восстановить, прибегают к методам иммунотерапии. На данный момент существует множество различных методов иммунотерапии, один из них – метод вакцинирования.

Но тут нужно помнить, что речь идет о терапевтических, а не профилактических вакцинах. Обыватель при упоминании о «противоопухолевой вакцине» может подумать, что речь идет о простой профилактической прививке – исходя из знакомого всем нам опыта вакцинирования от туберкулеза, ветрянки, COVID-19 и других заболеваний. Но на самом деле в случае с противоопухолевой вакциной все обстоит иначе: терапевтические вакцины используются, когда человек уже заболел. Именно поэтому данный метод предполагает индивидуальный подход: невозможно разработать одну вакцину для всех.
Как это работает? Пациенту делают биопсию опухолевой ткани, ее анализируют, выявляют индивидуальные особенности, отличающие ее от здоровой ткани пациента – а таких отличий достаточно много. Затем у пациента берут иммунные клетки, «обучают» их находить и распознавать эти самые отличия и вводят обратно. Тогда «обученная» иммунная система сможет точечно реагировать на аномальные клетки и будет их «атаковать».
Исследования в этой области ведутся уже достаточно давно. Например, в США в настоящее время есть вакцина, одобренная FDA (Food and Drug Administration – Управление по надзору за лекарственными и пищевыми продуктами) для лечения рака предстательной железы – Sipuleucel-T. Правда вакцина одобрена только в США, кроме того, поскольку речь идет об индивидуальном методе лечения, Sipuleucel-T очень дорогой. Для производства препарата нужны специалисты, владеющие соответствующими навыками, нужно оборудование, при помощи которого можно выявлять различия между здоровыми и опухолевыми клетками, обучать иммунные клетки распознавать эти различия, отслеживать реакцию организма человека в процессе терапии и т.д. Проводить все эти процедуры в рамках обычной больницы невозможно.
У нас тоже ведутся такие разработки. И об успехах в этой работе не так давно с высокой трибуны ПМЭФ заявил академик РАН глава Центра Гамалеи Александр Гинцбург, – говорит Ольга Гордеева. – Однако подача журналистами этой темы в духе "вакцина вот-вот будет готова и излечит всех пациентов от любых злокачественных образований" абсолютно неверная. Любой метод имеет ограничения.
Хотя для лечения опухоли разрабатывается специфический, индивидуальный метод, опухоль все равно может «уворачиваться» от иммунной атаки. Кроме того, вакцинирование, увы, не является панацеей: как и любой метод лечения, оно подходит не всем. Например, уже существующая вакцина от рака предстательной железы, Sipuleucel-T, не гарантирует полного и окончательного выздоровления. И даже определив группу, для которой этот метод будет работать, мы все равно не застрахованы от того, что в отдельных случаях могут быть рецидивы или прогрессирование болезни на фоне лечения. Ведь всякая опухоль очень индивидуальна, нет двух пациентов с одинаковым развитием болезни – в этом огромная сложность работы с онкологическими заболеваниями.
Наконец, чтобы препарат был одобрен, необходимо провести клинические исследования, в том числе на людях. «Метод, о котором говорит академик Александр Гинцбург, является весьма перспективным, он подведен под крепкую научную базу, - отмечает Ольга Гордеева.- И можно только радоваться, что у нас в России им занимаются. Надеюсь, что клинические исследования тоже будут успешными. Но говорить о том, что мы нашли универсальное лекарство от рака, пока все же рано».
В заключение хочется отметить, что, вопреки распространенному пессимизму, статистика показывает, что смертность от злокачественных образований сильно снизилась; особенно заметным этот прогресс становится, начиная с 1990-х годов. Статистика пятилетней выживаемости, о которой мы уже говорили, также дает все более жизнеутверждающие результаты, и будем надеяться, что дальше будет лучше.
Наира Кочинян
Изображение на обложке: Клетки рака шейки матки. Изображение: National Cancer Institute/Unsplash