В конце 1960-х эта загадочная болезнь из Гонконга за пару лет обошла весь земной шар и унесла, по разным оценкам, до миллиона жизней. Позже ту пандемию назвали "гонконгским гриппом". Казалось бы, через полвека это уже история для учебников. Но с началом зимы 2025 года о гонконгском гриппе вновь заговорили чаще обычного —и в сводках Роспотребнадзора, и в новостях регулярно звучал знакомый индекс H3N2. Получается, что вирус, напугавший человечество в 1968-1970, никуда не делся. Где и как он жил все это время?
В начале каждого сезона ОРВИ специалисты неизменно предупреждают нас о новых штаммах гриппа, и название H3N2 мелькает среди них постоянно. На самом деле это не некие новые вирусы, а «внуки» и «правнуки» той самой «гонконгской заразы» родом из 1968 года. Именно вот такой «потомок» того вируса и стал этой зимой одним из главных возбудителей сезонной волны заболеваемости. Что же произошло в Гонконге более полувека назад? И почему вирус, появившийся в конце 60-х, до сих пор остается с нами?
Что такое «гонконгский грипп»
«Гонконгский грипп» — это пандемия, которая прокатилась по миру в 1968-1969 годах. В 1968-м грипп уже считался чем-то привычным: ну подумаешь, температура, неделька дома — и порядок. Но новый штамм оказался особенным. Большинство заболевших переносило его легко, поэтому никто особенно не боялся и не прятался. Люди, как обычно, ездили в транспорте, ходили на работу, летали на самолетах, которые тогда стремительно входили в «повседневность цивилизованного мира», отправлялись на них в отпуск и командировки… И, сами того не подозревая, развозили вирус по миру быстрее, чем врачи успевали его изучать. В итоге всего за несколько месяцев вспышка заболевания вышла далеко за пределы Азии, а уже к следующему году охватила десятки стран на разных континентах.
Именно тогда мир впервые понял, насколько стремительно респираторная инфекция может стать глобальной проблемой в эпоху массовых перелетов и растущей мобильности. Именно в тот год ученые впервые смогли проследить путь нового штамма от появления до мировой эпидемии и как следует изучить ее виновника: вирус H3N2, который пришел к нам от птиц, перестроился и научился заражать человека. Главным уроком, который человечество вынесло из той истории, стало понимание: вирусы, подобные «гонконгскому», никуда не исчезают, а остаются с нами, меняются и ждут своего часа.
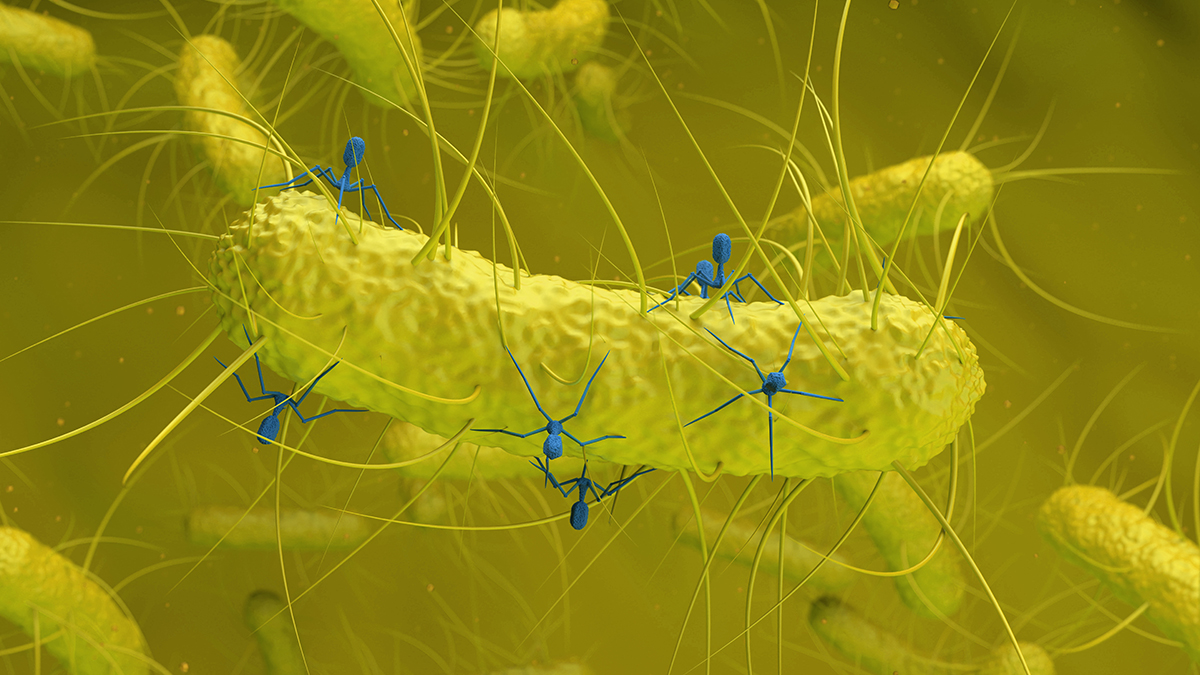
Шифром H3N2 обозначаются два белка на поверхности вируса: H — гемагглютинин, помогает вирусу «прилипать» к клеткам дыхательных путей, а N — нейраминидаза, облегчает его размножение и распространение по организму. Именно комбинация этих белков определяет, насколько легко вирус заражает людей и как иммунная система может с ним справиться.Штамм H3N2 возник в результате антигенного сдвига — резкого изменения структуры вируса. По сути, частицы вируса обменялись генетическим материалом с другими вирусами, включая птичьи, и создали абсолютно новый вариант, которого иммунная система человечества раньше не встречала. Это и объясняет, почему вирус распространялся так быстро: почти никто не имел защиты от нового штамма, и болезнь охватывала людей всех возрастов.
Происхождение названия «гонконгского гриппа»
«Географическая метка» в названии нового штамма появилась неслучайно. Пандемия началась летом 1968 года в Гонконге, тогда еще считавшемся британской колонией, но уже являвшемся одним из самых густонаселенных городов мира. Именно здесь врачи впервые зафиксировали необычно быстро распространяющуюся вспышку гриппа, которая за считаные недели вышла далеко за пределы региона и вскоре охватила весь мир.В те годы было принято называть новые эпидемии по месту их первого обнаружения. Так грипп и получил свое имя — не потому, что «родился» в Гонконге, а потому, что именно там его впервые опознали и описали. Важно понимать, что название вируса является всего лишь историческим ориентиром, а не означает вины или «источника опасности».
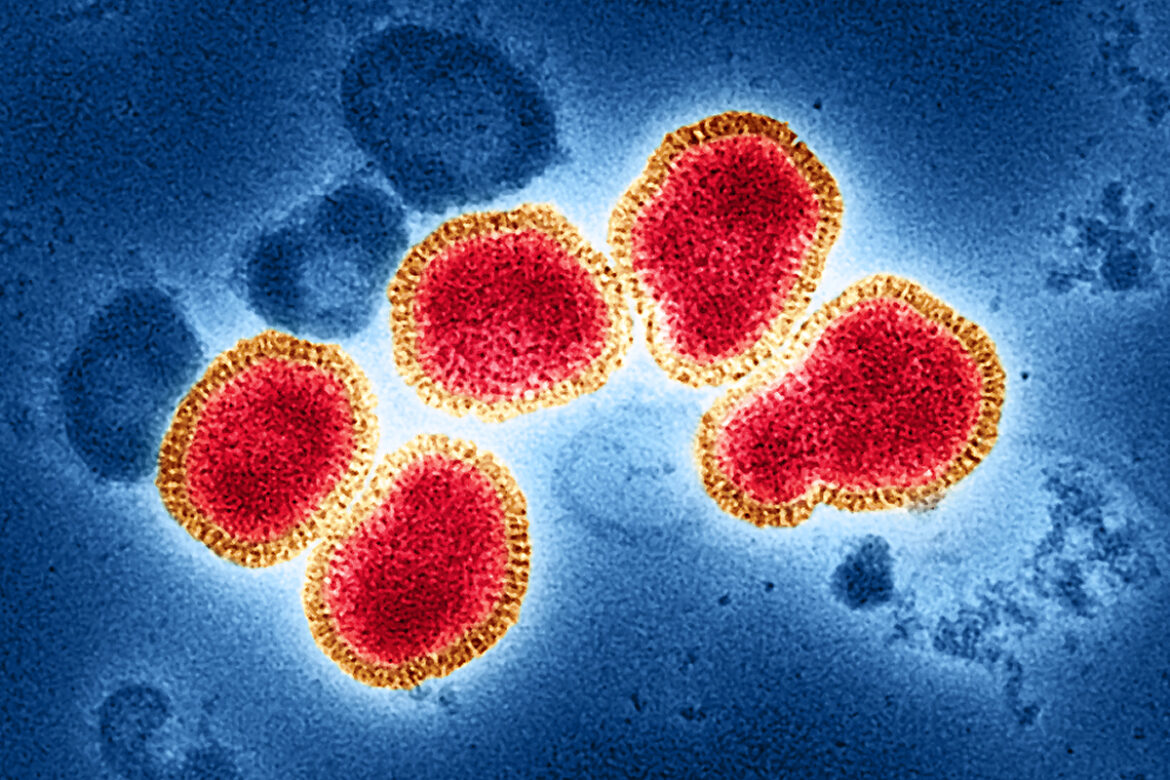
Вирус гриппа A (H3N2) и его особенности
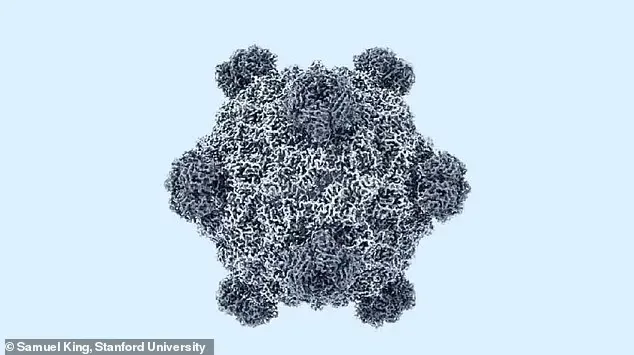
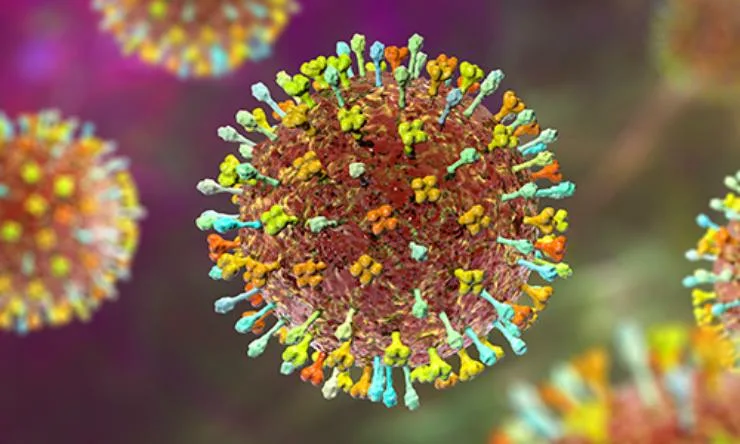
«Гонконгский грипп», вызванный вирусом Influenza A (H3N2), стал известен миру не только из-за масштаба пандемии, но и благодаря своему «характеру». Вирус гриппа A (H3N2) оказался особенно изобретательным противником: он умел быстро меняться и эффективно передаваться от человека к человеку, что и сделало его столь «успешным» с эпидемиологической точки зрения.
Главная особенность H3N2 — высокая изменчивость. Вирус гриппа вообще склонен к мутациям, но этот подтип мутирует с завидной регулярностью. Небольшие генетические изменения, называемые антигенным дрейфом, постоянно «подправляют» его внешний вид. В результате иммунная система, даже если она уже сталкивалась с похожим вирусом, может не сразу распознать угрозу. Именно поэтому H3N2 десятилетиями остается одной из главных причин сезонных эпидемий гриппа.
Еще одна важная черта данного вируса — способность вызывать более тяжелое течение болезни у уязвимых групп. Пожилые люди, маленькие дети и пациенты с хроническими заболеваниями чаще переносят инфекции H3N2 с осложнениями, такими как пневмония или обострение сердечно-сосудистых проблем. Ученые связывают это с тем, что вирус активно размножается в клетках дыхательных путей и вызывает выраженное воспаление.
H3N2 отличается и своей «коммуникабельностью»: он легко распространяется воздушно-капельным путем — при кашле, чихании и даже обычном разговоре. В условиях высокой плотности населения и активных международных контактов это делает вирус особенно опасным. Именно поэтому он быстро выходит за рамки локальных вспышек и приобретает глобальное значение.
Наконец, этот подтип стал серьезным вызовом для вакцинации. Из-за постоянных мутаций состав противогриппозных вакцин приходится регулярно обновлять, ориентируясь на прогнозы циркуляции штаммов.
Как появился штамм H3N2
Штамм H3N2 не «возник из ниоткуда», он стал результатом сложного эволюционного процесса, в котором грипп буквально собрал себя заново из уже существующих фрагментов.
Штамм способен заражать не только людей, но и птиц, и млекопитающих, например, свиней. При этом иногда в организме одного животного одновременно оказываются разные вирусы гриппа. В такой ситуации происходит реассортация, то есть обмен генетическими сегментами между вирусами. Это выглядит как перетасовка колоды карт: на выходе получается новый вариант, который может резко отличаться от «родителей».
Именно так и сформировался штамм H3N2. Его «внутренние» гены были унаследованы от ранее циркулировавшего человеческого вируса, а ключевой поверхностный белок H3 пришел от птичьего гриппа. Для иммунной системы человека это стало серьезным сюрпризом: организм еще помнил старые штаммы, но с новой оболочкой вирус стал практически неузнаваемым.

Первая вспышка «гонконгского гриппа» в 1968 году
13 июля 1968 года была зафиксирована первая вспышка гриппа в британском Гонконге. Однако есть данные, что до этого вирус уже циркулировал в материковом Китае: местные СМИ сообщали об увеличении случаев респираторных заболеваний в провинции Гуандун еще 11 июля, а позже выяснилось, что весной эпидемии были в центральных провинциях (Сычуань, Ганьсу, Шэньси, Шаньси). Точно подтвердить, был ли это тот же вирус, невозможно из-за отсутствия данных и напряженных международных отношений в тот период.
В самом Гонконге эпидемия достигла пика за две недели. Известно о двух волнах: первая — с июля по сентябрь 1968 года, вторая — с июня по декабрь 1970-го. Анализ данных медицинских источников показывает, что самая сильная вспышка пришлась на 1968 год, затронув бóльшую часть страны.

Распространение «гонконгского гриппа» в Азии
После первых зарегистрированных случаев в Гонконге вирус не стал задерживаться на одном месте. Азия в 1968 году представляла собой плотную сеть мегаполисов, портов и военных баз, связанных морскими и воздушными маршрутами, — идеальный хаб для быстрого распространения инфекции. «Гонконгский грипп» словно проверял эти связи на прочность, двигаясь по ним с поразительной скоростью.
Уже в течение нескольких недель вспышки были зафиксированы во Вьетнаме, Сингапуре, Японии, на Филиппинах и в Индии. Особую роль сыграли крупные города и транспортные узлы, где ежедневно пересекались тысячи людей. Вирус распространялся волнообразно: сначала резкий подъем заболеваемости, затем кратковременный спад — и новый всплеск в соседних регионах.
Отдельного внимания заслуживает ситуация в странах Юго-Восточной Азии, где плотность населения сочеталась с ограниченными возможностями здравоохранения. Здесь «гонконгский грипп» часто протекал тяжелее, а реальные масштабы заболеваемости могли значительно превышать официальные данные. В ряде регионов болезнь воспринималась как особенно «злой» сезонный грипп, что задерживало введение ограничительных мер.
Интересно, что именно Азия стала своего рода «лабораторией наблюдений» для эпидемиологов. По динамике распространения вируса ученые впервые наглядно увидели, как быстро новый штамм может адаптироваться к разным климатическим и социальным условиям. Этот опыт позже лег в основу современных моделей прогнозирования пандемий.
Таким образом, штамм H3N2 стал примером того, как естественные механизмы эволюции вирусов в сочетании с глобализацией могут за считанные месяцы изменить эпидемиологическую картину всего мира.
Распространение «гонконгского гриппа» в Европе, Советском Союзе и США
Когда гонконгский грипп покинул пределы Азии, стало ясно: речь идет уже не о региональной вспышке, а о новой глобальной угрозе. Осенью 1968 года вирус H3N2 начал стремительно проникать в Европу и Северную Америку.
В США вирус был завезен военнослужащими, возвращавшимися с войны во Вьетнаме, но широкое распространение в стране он получил только в декабре 1968 года.
В Европе вирус быстро распространился через крупные транспортные и деловые центры — Лондон, Париж, Берлин, Рим. Пик смертности от вируса в мире пришелся на декабрь 1968 года и январь 1969 года, когда в научных и медицинских журналах стали широко публиковаться предупреждения и описания вируса. В изолированных странах, например, в Албании, первые случаи заражения гриппом были зарегистрированы в декабре 1969 года, а пик заболеваемости пришелся на первые месяцы 1970-го. В общей сложности в Восточной и Западной Германии было зарегистрировано около 60 000 смертей. В некоторых регионах Франции половина трудоспособного населения была прикована к постели, и из-за невыхода на работу производство сильно пострадало. В Великобритании также наблюдались серьезные перебои в работе почтовых и железнодорожных служб. Национальные границы практически не играли роли: эпидемические волны прокатывались по континенту с запада на восток, следуя маршрутам поездов, самолетов и автомобильных магистралей. Для многих стран это стало первым опытом столь синхронного эпидемиологического кризиса.
Что касается Советского Союза, некоторые недавние научные публикации подчеркивают, что из-за закрытости страны и ограниченного международного движения вирус попал в СССР позже, когда его активность уже снижалась в остальном мире, поэтому вспышка не стала катастрофической по масштабам и смертности по сравнению с Европой или США. Однако все же эпидемия в 1968-69 гг. имела более протяженный, но менее резкий подъем и спад, чем во многих западных странах.
Масштабы заболеваемости «гонконгским гриппом»
По оценкам эпидемиологов, пандемия 1968–1970 годов привела к заражению десятков миллионов человек по всему миру. В США в пик эпидемии регистрировались сотни тысяч госпитализаций, а в ряде европейских стран отмечались серьезные перегрузки системы здравоохранения.
В отличие от «испанки» 1918 года, «гонконгский грипп» характеризовался сравнительно более низкой летальностью, однако его масштабы определялись стремительным распространением и повторными волнами. В 1969 году началась вторая фаза пандемии, связанная с циркуляцией обновленного варианта вируса, дополнительно увеличив общее число заболевших.
Пандемия продемонстрировала, насколько быстро новый подтип вируса гриппа способен вытеснить предшествующие штаммы и закрепиться в популяции.

Смертность при «гонконгском гриппе»
«Гонконгский грипп» стал одной из самых массовых эпидемий XX века, хотя на фоне более смертоносных пандемий его масштабы долго недооценивали. По оценкам эпидемиологов, в период с 1968 по 1970 год вирусом H3N2 переболели сотни миллионов людей по всему миру. Фактически он затронул почти каждую страну.
Оценки общего числа погибших от «гонконгского гриппа» с момента его появления в июле 1968 года до окончания вспышки зимой 1969-1970 годов разнятся.
- По оценкам Всемирной организации здравоохранения, число смертей от «гонконгского гриппа» во всем мире составило от 1 до 4 миллионов.
- По оценкам Центров по контролю и профилактике заболеваний США, в общей сложности вирус стал причиной смерти 1 миллиона человек по всему миру.
Однако смертность от «гонконгского гриппа» была ниже, чем от большинства других пандемий XX века. Также по оценкам Всемирной организации здравоохранения летальность «гонконгского гриппа» составляла менее 0,2%.
Группы риска при «гонконгском гриппе»
«Гонконгский грипп» не затрагивал всех одинаково, его «избирательность» стала важным объектом исследований. Ученые быстро заметили, что хотя вирус H3N2 распространяется легко, тяжелое течение болезни и осложнения встречаются не у всех.
- Пожилые люди оказались наиболее уязвимыми. С возрастом иммунная система ослабевает, а хронические болезни сердца, легких или почек увеличивают риск тяжелого течения инфекции. Для многих из этой группы грипп становился не самой болезнью, а катализатором серьезных осложнений, таких как пневмония.
- Дети и подростки тоже входили в группу риска, но по другой причине. Их иммунная система активно реагирует на вирус, иногда провоцируя высокую температуру и сильное воспаление дыхательных путей. Массовые вспышки гриппа в школах делали эту категорию особенно значимой с эпидемиологической точки зрения, хотя смертность среди детей была ниже, чем у пожилых.
- Люди с хроническими заболеваниями, например, диабетом, сердечно-сосудистыми или респираторными проблемами также переносили инфекцию тяжелее. Даже легкий на первый взгляд грипп мог привести к осложнениям и госпитализации.
- Медицинский и обслуживающий персонал подвергался повышенному риску просто из-за частого контакта с зараженными. Для этих людей пандемия стала испытанием на выносливость и важным уроком о необходимости защитных мер и вакцинопрофилактики.

Реакция медицины и здравоохранения на «гонконгский грипп»
Первой и самой острой проблемой стала скорость реакции. В эпоху без интернета данные распространялись медленнее самого вируса. Ключевую роль сыграла только что созданная глобальная сеть лабораторий Всемирной организации здравоохранения. Благодаря оперативному обмену образцами вируса — штаммами, новый патоген был быстро идентифицирован, и мир узнал о пандемии. Но в практическом плане больницы оказались не готовы к такому наплыву пациентов. Помимо детей и пожилых, уязвимы оказались и люди среднего возраста: их иммунная система, столкнувшись с чем-то похожим на вирус конца XIX века, давала неэффективный ответ — явление, известное как «антигенный грех» (прим. ред: иммунологическое явление, при котором организм при встрече с новым, но похожим вирусом использует «старую» иммунную память и вырабатывает антитела к прежнему варианту возбудителя).
Главным оружием стала вакцина. Однако производственные мощности не успевали за потребностями, возник острый дефицит.
Параллельно на сцену вышла фармацевтическая индустрия. Именно в те годы появился и стал применяться римантадин — один из первых в мире противовирусных препаратов, который не позволял вирусу размножаться в клетках. Однако вирус быстро развил устойчивость и к нему.
«Гонконгский грипп» доказал необходимость глобального мониторинга, ускорил развитие технологий и заставил страны впервые задуматься о национальных планах борьбы с пандемиями.
Разработка вакцин против штамма H3N2
В 1968 году у исследователей практически не было запаса времени на создание вакцины против нового штамма H3N2. О приближающейся угрозе американский микробиолог Морис Хиллеман узнал во многом случайно — 17 апреля 1968 года он читал The New York Times и наткнулся на заметку о вспышке гриппа в Гонконге. В материале говорилось, что там слегли уже четверть миллиона человек, а перед клиниками выстроились очереди из родителей с детьми «со стеклянными глазами», как писала газета. Хиллемана словно током ударило: «Боже мой, это пандемия. Она уже здесь».
Дальше он действовал молниеносно. Ученый раздобыл образцы вируса из горла заболевших, вырастил штамм в почках обезьян и куриных эмбрионах, а затем вычислил те самые белки, которые позволяли гриппу обманывать иммунитет. Именно их Хиллеман решил использовать для вакцины.Ключевым стало то, что вместо ожидания длительных бюрократических согласований Морис Хиллеман взял инициативу на себя: лично связался с производителями вакцин, направил им образцы вируса и настоял на максимально ускоренной разработке препарата, которая в итоге заняла всего около четырех месяцев. Федеральные регуляторы остались за бортом, так как ученый действовал напрямую. И это сработало — вакцина появилась вовремя и спасла миллионы жизней.

Отличия «гонконгского гриппа» от «азиатского гриппа» и «испанки»
Испанский (1918-1919), азиатский (1957-1958) и гонконгский (1968-1970) грипп — три пандемии XX века, разделенные десятилетиями, но объединенные вирусом гриппа А. Их ключевые различия помогают понять эволюцию вируса и общества. Главное отличие — в антигенной природе вируса.
- Испанский грипп (H1N1) был самой смертоносной пандемией в истории человечества, унесшей, по разным оценкам, 50–100 млн жизней. Его высочайшую летальность связывают с «цитокиновым штормом», то есть чрезмерной, разрушительной реакцией иммунной системы, особенно у молодых и здоровых людей. Вирус появился в эпоху до антибиотиков, в разгар Первой мировой войны, что усугубило его распространение и последствия. Он стал отправной точкой современной вирусологии.
- Азиатский грипп (H2N2) был первым глобальным вызовом в эпоху зарождающейся системы международного здравоохранения. Вирус претерпел антигенный шифт — радикальное изменение поверхностных белков: гемагглютинина «H» и нейраминидазы «N», к которым у населения не было иммунитета. Летальность была ниже, чем у испанки, отчасти благодаря появлению антибиотиков для борьбы с бактериальными осложнениями.
- Гонконгский грипп (H3N2) стал результатом нового «шифта»: вирус сменил гемагглютинин на H3, оставив нейраминидазу N2 от предыдущего «азиатского» штамма. То есть он стал новым для иммунной системы, но частично «узнаваемым» для тех, кто сталкивался с H2N2. Отсюда парадокс: глобальное распространение было колоссальным, так как заразилось до 30% населения планеты, но общая смертность оказалась ниже, чем в 1957 году. Фатальные исходы чаще отмечались среди пожилых и детей, а главным союзником вируса стали не войны, а скорость международных авиаперелетов, впервые сыгравших ключевую роль в пандемии.
Эволюция от «испанки» к «гонконгскому гриппу» демонстрирует не только изменение вируса, но и прогресс медицины в виде разработок антибиотиков, первых вакцин, противовирусных препаратов и рост технологической взаимосвязи мира.
Роль «гонконгского гриппа» в развитии эпидемиологии
Пандемия 1968–1970 годов стала поворотным моментом, превратив эпидемиологию из наблюдательной в прогностическую и управленческую науку. «Гонконгский грипп» заставил мир применять на практике теоретические наработки, сделанные после предыдущих пандемий.
- Проверка глобальной системы надзора. Именно в ходе этой пандемии в полную силу заработала Глобальная система эпиднадзора за гриппом ВОЗ, созданная в 1952 году. Была доказана жизненная необходимость быстрого обмена вирусными штаммами между странами. Лаборатории по всему миру в режиме реального времени анализировали образцы вируса, позволив не только идентифицировать H3N2, но и начать отслеживать его первые мутации.
- Внедрение математического моделирования. Эпидемиологи начали активно использовать математические модели для прогнозирования волн заболеваемости, оценки скорости распространения и эффективности принимаемых мер: карантина, вакцинации.
- Стратегия вакцинной приоритизации. Подход «сначала ключевым работникам и группам риска», опробованный тогда, стал прообразом современных национальных планов иммунизации при пандемиях.
- Фокус на экономике и косвенных потерях. Впервые масштабно начали изучать не только прямую смертность, но и экономический ущерб от пандемии — потери рабочих дней, нагрузку на систему здравоохранения, влияние на различные отрасли.

Штамм H3N2 после 1969 года
Вирус H3N2 продолжает циркулировать среди людей и сегодня, до сих пор оставаясь одним из сезонных возбудителей гриппа. Пандемия 1968 года закончилась, но вирус H3N2 никуда не исчез. Он не был побежден, а совершил переход из статуса «пандемического» в статус «сезонного», оставшись с человечеством навсегда. Его дальнейшая история — классический пример антигенного дрейфа и постоянной битвы между вирусом и коллективным иммунитетом.
- Постоянная эволюция (дрейф). После 1969 года поверхностный белок вируса H3N2 гемагглютинин постоянно накапливал точечные мутации. И это позволяло ему частично ускользать от иммунитета, выработанного у населения в предыдущие сезоны.
- Доминирование в сезонных эпидемиях. На протяжении десятилетий H3N2 циркулирует наравне с другими линиями: H1N1, вирусами гриппа B, но именно с ним часто связаны всплески госпитализаций и смертности, особенно среди пожилых людей.
- Вызов для вакцинации. Вирус стал постоянным «испытательным полигоном» для разработчиков вакцин. Каждый год эксперты ВОЗ должны прогнозировать, какой конкретный вариант H3N2 будет циркулировать в будущем сезоне, чтобы включить его в вакцину.
- Генетическое наследие. Современные сезонные штаммы H3N2 являются прямыми потомками того самого «гонконгского» вируса 1968 года. Их геном несет в себе более чем 50-летнюю историю адаптации к человеку. Изучая эту эволюционную линию, ученые реконструируют пути распространения гриппа и понимают закономерности его изменчивости.
Таким образом, 1969 год стал не финалом, а началом долгой эры H3N2.

«Гонконгский грипп»: правда и вымысел о вирусе H3N2
Вокруг «гонконгского гриппа» за десятилетия накопилось немало мифов. Где в этих представлениях наука, а где — устоявшиеся заблуждения?
Миф 1: «гонконгский грипп» —болезнь прошлого.
На самом деле исчезало на время лишь название, а не сам вирус. Подтип H3N2 продолжает циркулировать и сегодня, оставаясь одним из ключевых возбудителей сезонного гриппа. Он уже не вызывает пандемий масштаба 1968 года, но регулярно становится причиной эпидемий и серьезных осложнений.
Миф 2: H3N2 опасен для всех одинаково.
Это не так. Большинство здоровых взрослых переносит инфекцию сравнительно легко, однако для пожилых людей, детей и пациентов с хроническими заболеваниями этот вирус действительно представляет повышенный риск. Именно из-за неравномерного воздействия создается впечатление, что H3N2 «особенно агрессивен», хотя его опасность сильно зависит от состояния организма.
Миф 3: от «гонконгского гриппа» нет защиты.
В действительности вакцинация остается самым эффективным способом профилактики. Да, H3N2 изменчив и способен частично «уходить» от иммунного ответа, но даже в таких случаях прививка снижает риск тяжелого течения болезни и осложнений.
«Гонконгский грипп» в вопросах и ответах
- Что называют «гонконгским гриппом»?
Это третья в XX веке пандемия гриппа, вызванная новым для того времени штаммом вируса А — H3N2. Она получила название по месту, где была впервые зафиксирована и идентифицирована.
- В каком году произошла вспышка «гонконгского гриппа»?
Первая волна началась в июле 1968 года в Гонконге.
- Какой вирус вызвал «гонконгский грипп»?
Возбудителем стал вирус гриппа А подтипа H3N2. Его ключевая особенность — новый поверхностный белок гемагглютинин (H3), который заменил белок H2 у циркулировавшего ранее «азиатского гриппа» (H2N2).
- Почему штамм H3N2 был новым для иммунной системы человека?
Из-за явления «антигенного шифта» — резкого изменения структуры вирусных белков (H и N). Белок H3, который вирус использует для проникновения в клетки, был кардинально иным. Иммунная система большинства людей, знакомых лишь с предыдущими штаммами (H1N1, H2N2), не могла его быстро распознать и эффективно нейтрализовать.

- Где впервые зафиксировали «гонконгский грипп»?
Первая крупная и документально подтвержденная вспышка была зарегистрирована в Гонконге в июле 1968 года.
- Насколько быстро вирус распространился за пределы Азии?
Уже в сентябре 1968 года первые случаи были зафиксированы в Калифорнии (США), а к концу года волна заболеваемости накрыла Северную Америку, Европу и Австралию.
- Какова была смертность при «гонконгском гриппе»?
По современным оценкам, пандемия унесла от 1 до 4 миллионов жизней по всему миру. При этом процент умерших от числа заболевших был относительно невысоким — около 0,5%, но из-за огромного числа зараженных абсолютные цифры оказались значительными.
- Почему «гонконгский грипп» был менее смертоносным, чем испанский?
На это повлиял комплекс факторов:
- медицинский прогресс: широкое применение антибиотиков для лечения бактериальных осложнений — пневмонии;
- эволюция вируса: штамм H3N2 был менее склонен вызывать фатальный «цитокиновый шторм» у молодых здоровых людей, в отличие от вируса 1918 года;
- частичный иммунитет: у части населения, переболевшей «азиатским гриппом» (H2N2), мог сохраняться перекрестный иммунитет к нейраминидазе N2.
- Какие симптомы были характерны для «гонконгского гриппа»?
Симптомы были типичны для тяжелого гриппа, но с акцентом на стремительное развитие осложнений: резкий подъем температуры до 39-40 °C, сильная головная боль, ломота в мышцах и суставах, сухой кашель, боль в горле. Характерной и опасной особенностью было быстрое развитие вирусной пневмонии и дыхательной недостаточности.
- Какие возрастные группы пострадали сильнее всего?
Наиболее уязвимыми оказались две группы: дети младшего возраста и пожилые люди старше 65 лет, особенно с хроническими заболеваниями.
- Была ли вакцина во время вспышки «гонконгского гриппа»?
Специфическая вакцина против штамма H3N2 не существовала в начале пандемии. Но уже через четыре месяца после начала эпидемии была разработана вакцина против вируса H3N2.

- Как государства реагировали на распространение вируса?
Меры были в основном рекомендательными и локальными. Введение жестких карантинов, подобных современным, не практиковалось. Основные действия включали: санитарное просвещение населения, ограничение массовых мероприятий в пик эпидемии, усиление эпидемиологического надзора и экстренное наращивание производства вакцин и медицинских ресурсов.
- Существует ли штамм H3N2 в наши дни?
Да, и он остается одним из самых актуальных. Вирус H3N2 не исчез, а с 1968 года непрерывно циркулирует среди людей, ежегодно вызывая сезонные эпидемии. Он постоянно мутирует, и именно штаммы этой линии часто ответственны за наиболее тяжелые сезоны гриппа с высокой госпитализацией пожилых людей.
- Какие выводы сделала медицина после «гонконгского гриппа»?
Пандемия стала суровой школой, которая привела к системным изменениям.
- Укрепление глобального надзора: подтвердилась жизненная необходимость системы ВОЗ для быстрого обмена штаммами и данными.
- Стратегия вакцинации: был отработан принцип приоритизации групп для вакцинации при дефиците доз.
- Важность готовности: стало ясно, что пандемии цикличны, и странам нужны национальные планы готовности, а не импровизация.
- Триггер для науки: стимулировала исследования в области противовирусных препаратов (появился римантадин) и ускорила совершенствование технологий производства вакцин.
***
«Гонконгский грипп», вызванный новым вирусом H3N2, стал поворотной точкой, изменившей подход к глобальным пандемиям. Ответ медицины был двойственным: с одной стороны, триумф, так как вакцину создали в рекордные сроки, с другой — жестокий урок о неготовности систем производства и логистики, которые привели к дефициту доз и необходимости введения приоритетности прививок.
Главным итогом стало становление современной эпидемиологии. Пандемия доказала жизненную необходимость глобальной системы мониторинга ВОЗ и заставила государства впервые задуматься о национальных планах готовности. Вирус же, в отличие от своих предшественников, не исчез. Он стал сезонным и до сих пор, постоянно мутируя, остается одним из самых опасных возбудителей гриппа.
Автор текста Анастасия Будаева
Изображение на обложке: Freepik