В 2023 году в России стартует государственная программа расширенного скрининга новорожденных на наследственные и врожденные заболевания. Свердловская область стала одним из восьми российских регионов, где реализуется пилотный проект, и единственным, где проведен тотальный скрининг новорожденных по всей территории.
Генетические нарушения, которые отмечаются у 5% малышей, — одна из главных причин детской инвалидности и смертности. Врожденные ошибки иммунитета, или первичные иммунодефициты, когда происходит выпадение одного или нескольких компонентов иммунного аппарата, часто проявляются как заболевания других органов и систем. Сейчас известны уже около 500 синдромов генетических дефектов, именно поэтому врачи общей практики, не обладающие специальными знаниями в области иммунологии, часто не могут поставить пациенту правильный диагноз.
Самая опасная форма первичного иммунодефицита — тяжелая комбинированная иммунная недостаточность. Большинство детей с такими нарушениями погибает на первом году жизни либо от вирусных или бактериальных инфекций, либо от других тяжелых системных осложнений, при которых диагноз иммунодефицита и характер иммунного дефекта остаются невыявленными, и, как следствие, отсутствует своевременное лечение. Но даже если ребенок выживает, у него развиваются необратимые повреждения внутренних органов, что значительно ухудшает качество последующей жизни. У таких детей часто ограниченные физические возможности, им трудно учиться, адаптироваться в социуме. Став взрослыми, они страдают аутоиммунными, онкологическими, хроническими инфекционными заболеваниями, бесплодием.
Сегодня уже есть эффективные способы, позволяющие не только избежать летального исхода, но и успешно лечить некоторые виды наследственной патологии. Главное — установить заболевание до появления клинических симптомов, а для этого необходимо массовое тестирование новорожденных, или неонатальный скрининг.
Такие обследования в развитых странах начались 50 лет назад. Сначала это был простой биохимический тест, а теперь — передовая технология, которая обеспечена научной и производственной базой и отвечает высоким требованиям к лабораторной диагностике и соблюдению этических норм. Программы неонатального скрининга внедрены более чем в 50 государствах и включают около 50 наследственных болезней.
В России до последнего времени неонатальный скрининг проводился только на пять наследственных заболеваний. Расширение этого перечня до 36 потребует углубления фундаментальных исследований и определенной перестройки системы оказания медицинской помощи, решения многих других практических задач, юридических и социальных вопросов, а главное — объединения представителей академической и вузовской науки, практического здравоохранения, органов власти, в том числе законотворческих, благотворительных фондов и пациентских организаций. Это взаимодействие, диалог медицинского сообщества и власти стали сквозной темой II Международной конференции «Врач — пациент — общество: иммунология и генетика-2022», прошедшей в Екатеринбурге. Масштабный форум, организованный Институтом иммунологии и физиологии УрО РАН, Российским научным обществом иммунологов и JProject (международный образовательный проект по первичным иммунодефицитам), собрал более 150 очных и более 500 заочных участников из 72 российских научных центров, а также из Белоруссии, Армении, Казахстана, Узбекистана, Киргизии, Ирана, Индии, Афганистана. Онлайн подключались коллеги из США, Великобритании, Франции, Голландии, Турции.
Специалисты разного профиля — иммунологи, аллергологи, педиатры, терапевты, генетики, репродуктологи, инфекционисты, вирусологи, представители пациентских сообществ, юристы, социологи, организаторы здравоохранения — обсудили широкий круг проблем: молекулярно-клеточные механизмы функционирования иммунитета, генетические основы формирования иммунозависимых заболеваний, новые медицинские технологии их диагностики и лечения, принципы социального и юридического обеспечения медицинской помощи.
О междисциплинарном характере форума свидетельствует и длинный перечень организаций, при поддержке и участии которых он состоялся: Министерство здравоохранения и международных и внешнеэкономических связей Свердловской области, Агентство по привлечению инвестиций Свердловской области, Уральский государственный медуниверситет, областная детская клиническая больница, НИИ вирусных инфекций «Вектор», Уральский государственный юридический университет им. В.Ф.Яковлева», НИИ Мин-здрава Московской области, Национальная ассоциация экспертов в области первичных иммунодефицитов, Екатеринбургский медицинский научный центр профилактики и охраны здоровья рабочих промышленных предприятий, на площадке которого проходили заседания, и многие другие.
Вопреки распространенному мнению первичные иммунодефициты не являются редкостью. По оценкам экспертов, ими страдают не менее 1-2% населения Земли. Актуальность расширенного неонатального скрининга для России, где выявляется пока меньшая доля пациентов с врожденными ошибками иммунитета, очевидна. Однако, как отметил председатель Национальной ассоциации экспертов в области первичных иммунодефицитов научный руководитель НМИЦ детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева Минздрава РФ академик Александр Румянцев, реализация программы требует сложных диагностических исследований, ведь известно более 450 генетических нарушений, вызывающих первичные иммунодефициты. Скрининг новорожденных на пять наследственных заболеваний (адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию) проводится в региональных медицинских центрах, а на остальные 31 пока можно протестировать только в узкоспециализированных столичных лабораториях.
Сегодня в российском регистре, который ведется с 2017 года, более 4200 пациентов с первичными иммунодефицитами. Но, как уже говорилось, эта лишь небольшая доля тех, у кого могут быть выявлены врожденные ошибки иммунитета. Важно формировать группы риска — это дети, нуждающиеся в наблюдении и обследовании на носительство мутантного гена, — и проводить дородовую диагностику в семьях, где уже известны случаи генетических нарушений.
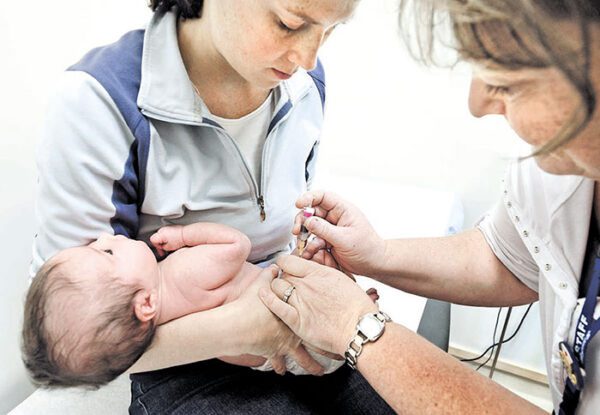
В диагностике и лечении наследственных и врожденных заболеваний главный фактор — время. Если до сих пор неонатальный скрининг проводился на четвертые сутки после рождения, то в рамках расширенной программы новорожденный должен пройти обследование в первые 24-48 часов, повторное — не позднее трех суток. Срок подтверждения результатов — не более 10 рабочих дней. А это значит, что в первые две-три недели можно будет разработать алгоритм дальнейшего лечения ребенка, у которого появится шанс как минимум компенсировать дефект и избежать инвалидности, как максимум — обрести полное здоровье.
О результатах пилотного проекта расширенного неонатального скрининга в Свердловской области рассказала председатель оргкомитета конференции, главный научный сотрудник лаборатории иммунологии воспаления ИИФ УрО РАН, главный детский иммунолог областного Минздрава, генеральный секретарь РНОИ, доктор медицинских наук, профессор, Ирина Тузанкина. На Среднем Урале хорошо организована служба клинической иммунологии и генетической диагностики, поэтому дети с врожденными ошибками иммунитета выявляются чаще, чем в среднем по стране. В ходе пилотного проекта обследованы 5000 новорожденных, 54 из них оказались в группе риска. Скрининг проводился на базе клинико-диагностического центра «Охрана здоровья матери и ребенка» и областной детской клинической больницы, там же доступна и трансплантация гемопоэтических стволовых клеток, которая необходима в самых тяжелых случаях.
Всего в региональном регистре сейчас 642 пациента, из них 481 жив, но 102 пациентам диагноз, к огромному сожалению, поставлен посмертно. А ведь многим из них можно было помочь, если бы вовремя удалось попасть в так называемое «окно возможностей». Неонатальный скрининг в первые сутки жизни позволяет выявить очень многие иммунологические дефекты, из-за которых дети не доживают до года.
Как показала угасающая пандемия коронавируса, иммунные механизмы, обусловленные, в свою очередь, генетическими факторами, — важнейший инструмент регуляции и обеспечения гармоничной жизни. Участники конференции обсудили механизмы формирования иммунозависимой патологии (аутоиммунных и аутовоспалительных заболеваний, аллергии, онкологии, хронических инфекций), принципы иммунотерапии при различных заболеваниях, а также иммунную «подоплеку» пандемичных инфекций, в том числе COVID-19. Люди с врожденными ошибками иммунитета склонны к более тяжелому течению ковида, которое осложняется аутоиммунными нарушениями. Как отметил президент РНОИ, научный руководитель Института иммунологии и физиологии УрО РАН академик Валерий Черешнев, коронавирус может активировать в организме больного суперантиген, вызывающий цитокиновый шторм, когда иммунные клетки начинают работать против собственных тканей.
В названии конференции не случайно присутствует триада «врач — пациент — общество». В диагностике и лечении пациентов с первичными иммунодефицитами, как, впрочем, и с другими тяжелыми заболеваниями, помимо медицинских существует множество сопутствующих проблем. Нагрузка на специалистов в области клинической иммунологии очень высока, поэтому врач не всегда имеет возможность подробно поговорить с пациентом или, например, убедить родителей привести на обследование ребенка, у которого пока нет проявлений заболевания. Иногда возникают трудности из-за бюджетных ограничений или несовершенства законодательства. Особого внимания требуют социальная адаптация детей с генетическими нарушениями, интеграция в систему дошкольного и школьного образования, дальнейшая профессиональная ориентация, многим нужно дистанционное обучение. В преодолении этих проблем врач и пациент должны стать соратниками, и содействовать им могут различные социальные институты. По словам ректора Уральского медицинского университета академика Ольги Ковтун, общество тоже должно развернуться к пациенту, которому очень трудно справиться с болезнью одному, и в этом смысле вектор конференции выбран очень верно.
Государство пока не выделяет средств на сложные генетические исследования, поэтому поддержка благотворителей неоценима. Пациентам с первичными иммунодефицитами оказывают помощь Фонд Святой Екатерины, Благотворительный фонд помощи детям и взрослым с нарушениями иммунитета «Подсолнух» и другие. Значимая роль во взаимодействии «врач — пациент — общество» принадлежит пациентским организациям, которые помогают своим членам в оформлении инвалидности, решают вопросы медикаментозного обеспечения. Люди поддерживают друг друга, делятся опытом социализации, информацией о новых методах лечения.
Отдельное заседание конференции было посвящено юридическим вопросам проведения генетических исследований. Генетика — это область, где последствия любого вмешательства пока непредсказуемы. Так, сегодня уже есть прецедент, когда благодаря воздействию в период внутриутробного развития ребенок родился без дефектного гена, но как это скажется на его дальнейшей жизни, неизвестно. Участники генетических и геномных исследований, на которые они дают добровольное информированное согласие, часто нуждаются в правовой защите.
Специалисты обсудили правовые проблемы обеспечения баланса интересов и разграничения зон юридической ответственности в альянсе «врач — пациент — общество», направления реформирования семейного права в связи с проведением генетических исследований, правовое обеспечение безопасного использования генетической и геномной информации, перспективы развития законодательства о противодействии генетической дискриминации, возможности предотвращения генно-технологических преступлений и многие другие вопросы.
Для успешной реализации программы расширенного неонатального скрининга необходимы высококвалифицированные специалисты, и планы их подготовки обсуждались на конференции. В ближайшее время в Уральском государственном медуниверситете планируется открыть ординатуру по специальности «генетика», а на базе Института иммунологии и физиологии УрО РАН создается школа биоинформатики.
Подводя итоги конференции, председатель оргкомитета профессор Ирина Тузанкина отметила, что для общества важно не только количество новорожденных, но прежде всего то, насколько они генетически и физически здоровы, чтобы достигнуть детородного возраста и дать жизнь следующему поколению. Сегодня настало время скрининговых технологий, позволяющих установить генетические дефекты до появления симптомов и провести своевременное лечение, снизить младенческую смертность и обеспечить лучшее качество жизни людям с наследственными заболеваниями, а также получить экономический эффект за счет снижения затрат на диагностику и дорогостоящие препараты. Спасение поколения — в том числе и вопрос национальной безопасности.
Елена ПОНИЗОВКИНА




Нет комментариев